本稿の目標は、結核を疑う患者さんの隔離解除について、三日連続で採取した痰(三連痰)の解釈について考察することです。そのために幾つかの論文を紹介します
喀痰の抗酸菌染色法
まず、文献を読んで解釈するために、結核を疑った場合の喀痰の染色法について整理します。
- Zihel-Neelsen染色(石炭酸フクシン液)
- オーラミンOによる蛍光染色(蛍光色素で染色し、紫外線を照射して発生する蛍光の有無をみる)
- 通常の蛍光顕微鏡
- LED(発光ダイオード)光源の蛍光顕微鏡
上記1と2が通常行われています。LEDか通常の蛍光顕微鏡かは光源が違うだけと思われます。
原理としては、すべての細菌が石炭酸フクシン(赤色)やオーラミンO(蛍光色素)で染色されるが、その後の脱色過程で抗酸菌以外は脱色されるということを利用しています。蛍光法の方が感度が良いが、特異度が少し落ちるようで、二つの染色法を併用して確認しているようです。
三連痰の感度
さて、本題です
まずは3連痰の感度を評価した、次の論文(参考文献1)を紹介します。累積割合の列が、その回数施行した場合の感度を示しています。
| 検査方法 | 痰 | 症例数 | 初めて検査陽性となった割合(%) | 累積割合(%) |
| スメア | 1番目 2番目 3番目 4番目 | 499 349 217 64 | 64 17 10 7 | 4 81 91 98 |
| 培養 | 1番目 2番目 3番目 4番目 | 497 349 217 66 | 70 21 8 1 | 70 91 99 100 |
| PCR | 1番目 2番目 3番目 4番目 | 487 189 72 10 | 89 6 4 1 | 89 95 99 100 |
陰性的中率
実際に自分が働いている現場でこの情報を使用するには、そこから一歩踏み込む必要があります。
つまり、陰性的中率は?です(陰性の結果だった場合に、真に結核ではない確率)。
これには、自身のプラクティス下での有病率はどのくらいなのかを考える必要があります。
疑って3連痰を行うこととなる患者さん、が実臨床での対象者(target population)です。
つまり、画像の読影力によって3連痰を行うtarget populationが変わってきますし、また採取する検体の質やその地域の有病率も関係してくるでしょう。
先の論文の患者層では12%の有病率だったようですが、病気がない方での検査結果についての記載がなく、下のように表を完成できません。特異度や陰性的中率を計算できませんので、この論文の結果を私たちの臨床に当てはめることが出来ません (表1)。
| disease + | disease – | total | |
| positive | 55 | ||
| negative | 5 | ||
| 60 | 437 | 497 |
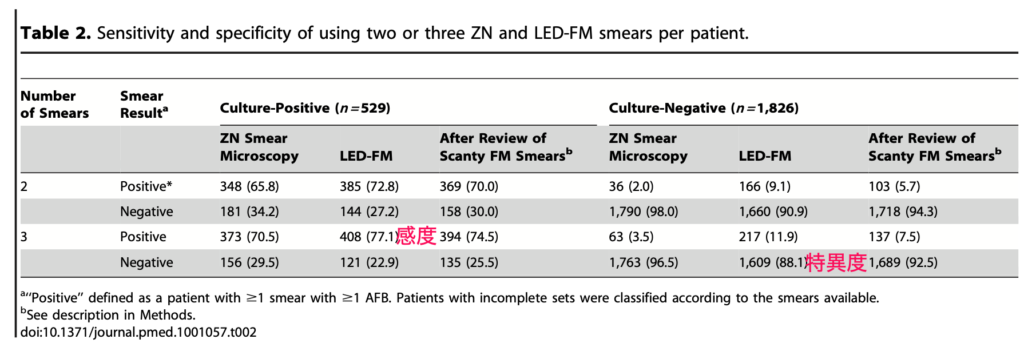
次に、感度も特異度も紹介している論文を紹介します。
こちらはLED光源を用いた蛍光法で、3回の感度77% 特異度が88%という結果でした(参考文献2)。
ちなみにチールニールセンは感度70.5%、特異度96.5%でした。やはり蛍光法の方が少し感度が良く、チールニールセンの方が少し特異度が良いですね。
もし、自身の感覚的には1%の検査前確率であった場合(仮に総数10000人として計算しています)、
| disease + | disease – | total | |
| positive | 77 | 1188 | 1265 |
| negative | 23 | 8712 | 8735 |
| 100 | 9900 | 10000 |
ここで、陰性的中率は 8712/8735*100=99.7%と高くなります
もし、検査前確率が50%だったとき
| disease + | disease – | total | |
| positive | 3850 | 600 | 4450 |
| negative | 1150 | 4400 | 5550 |
| 5000 | 5000 | 10000 |
ここで、陰性的中率は4400/5550*100=79%となります。
以上、検査前確率が高いほど、陰性的中率が低下することを示しました。
もしも臨床所見や画像からかなり結核を疑っている場合、3連痰のみでは偽陰性が多いとわかります。
よって、疑うべきCT画像なのに、Gafky3回陰性のみで隔離を解除してしまっては危ない可能性がある、ということです。
また、痰の質が低くて感度特異度が低くなっているという場合もあります。
血痰というだけで、画像上は1次結核や再発性の結核を疑う陰影ではない(推定する事前確率によるので一筋縄ではいきませんが)場合は、隔離解除には3回の染色のみでも良いのかもしれません。
そうは言っても1%だなんて推定できない!痰の質が怪しい!という場合は、やはり核酸増幅法の併用が必要と思われます。
Xpert®︎MTB/RIFというタイプの核酸増幅法の、痰の質による感度特異度の違いを調べた論文があります(参考文献3)。肉眼的に唾液の場合は1回のPCRの感度, 特異度はそれぞれ83.6%, 95.4%, 肉眼的に膿性の場合はそれぞれ95.7, 97.4%だったようです。膿性の方が診断精度は高いのです。
これらの要素を複合してどの程度否定できているかを個別に推定する必要があります。
よって、喀痰が採取できないがCT画像や臨床像から疑わしい場合は、唾液の陰性確認で満足するのではなく、誘発喀痰や胃液採取や気管支鏡検査を検討しましょう。
まとめ
実臨床に反映させる時は、感度特異度だけでなく、陽性的中率、陰性的中率を考えたほうが良いと思われました。
陰性的中率はどの程度結核を疑っているか、喀痰の質で変わってきます。
参考) 誘発喀痰の施行方法(1992年Pin et al)
気道収縮軽減のため,5~10分前にβ2刺激剤 (サルブタモール200μg)を吸入.
その後超音波ネブライザーを用いて高張食塩水を3%から10分毎に濃度を上げて 5%まで30分間吸入. 繰り返し痰を滅菌済みの採取カップに喀出してもらいます.(このように濃度を上げていく必要があるか不明です)
呼吸困難感や酸素飽和度の低下が生じた場合も,誘発を中止します.
また, 空気感染予防が可能な場所で採痰する必要があります.
参考文献
- Int J Tuberc Lung Dis 2001;5:855
- PLoS Med 2011;8:e1001057
- Int J Tuberc Lung 2017;21:389



コメント